難攻不落のがんに光明、
次世代CAR-T療法が
固形腫瘍の治療で新成果
遺伝子改変T細胞を用いたがん治療が、固形腫瘍にも有効であることを示す研究結果が発表された。研究チームによると、mRNAワクチンを併用することで、より効果を高められる可能性があるという。 by Cassandra Willyard2023.11.14
ここ数年、遺伝子改変T細胞を用いた治療法の登場により、治療が困難な血液がんに対する治療は劇的な進歩を遂げた。この治療法では、患者自身の免疫系を利用してがん細胞を攻撃する。しかし、「キメラ抗原受容体発現T細胞(CAR-T)療法」と呼ばれるこのようなT細胞療法でも、つい最近まで、がん発症例のほとんどを占める固形腫瘍に有効なものはなかなか開発が進まなかった。
あまりの進歩のなさに、この分野の多くの関係者たちは落胆してきた。マサチューセッツ総合病院がんセンターの細胞免疫療法部門長を務めるマルセラ・マウス医師は、「少し前までは、固形腫瘍に対してCAR-T療法を実施しても、どの患者にも効果がなく、少々悲観的な声が聞こえてきました」と語る。
しかし、新たな臨床試験の結果は、次世代のCAR-T療法がようやく前進し始めたことをうかがわせるものであった。10月下旬にマドリードで開催された欧州臨床腫瘍学会(European Society for Medical Oncology)のカンファレンスで、バイオンテック(BioNTech)は「BNT211」と呼ばれる治療法に関して、臨床試験の暫定結果を発表した。
同社の研究チームは、主として卵巣がんや胚細胞がんなどの固形腫瘍患者44人を対象に、さまざまな用量のCAR-T細胞と、場合によっては治療効果を高めるためのワクチンを投与した。治療効果を評価できるだけの十分なデータが得られた患者38人のうち、45%が奏効し、腫瘍の縮小あるいは完全な消失が認められた。発表では、より高用量が投与された27人からなる別の治療群にも焦点が当てられた。この群では、奏効率はさらに良く、60%近くに上った。しかし、より深刻な副作用も認められた。
これは臨床試験が進行中の数百件にものぼるCAR-T療法のうち、ほんの1件の結果に過ぎない。研究者たちはCAR-T療法をより有効で、正確で、安全なものにするために試行錯誤を重ねている。「私たちは日々学び、前進しており、その成果として固形腫瘍にも効果が現れつつあります」とマウス医師は言う。「格段に有用な治療法になるのではと大いに期待しています」。
標的システム
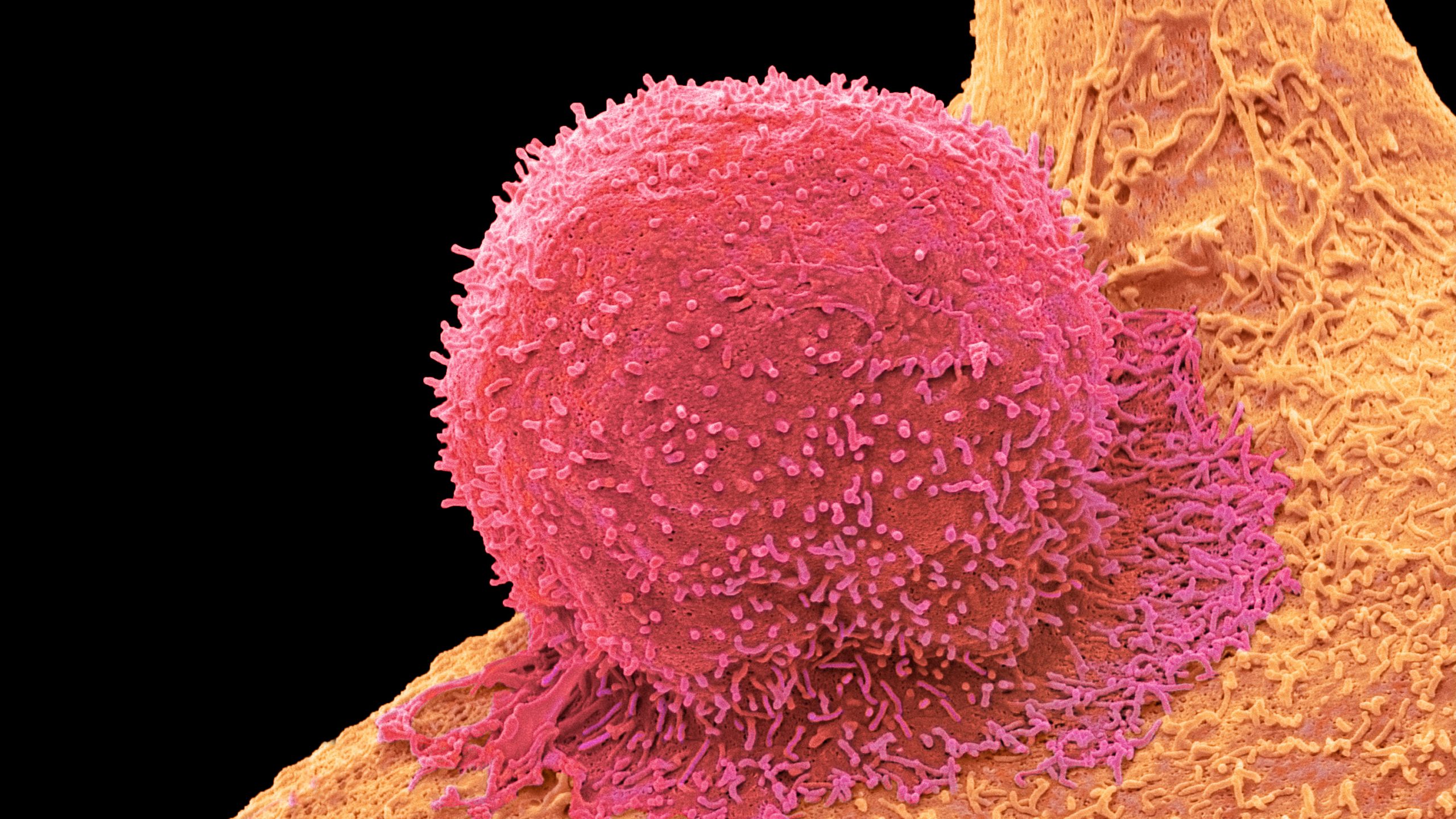
T細胞は免疫細胞の一種で、病気の細胞を破壊したり、他の免疫細胞を呼び寄せて攻撃させたりすることで、身体が感染症に抵抗するのを助けている。だが残念ながら、T細胞はがん細胞を認識するのが苦手だ。CAR-T療法はその欠点を解消するものだ。
CAR-T療法を実施するには、まず専門技師が患者の血液からT細胞を採取する。そして、その細胞に遺伝子操作をして、がん細胞表面のタンパク質と結合できるキメラ抗原受容体(CAR)と呼ばれる受容体を組み込ませる。次に、この遺伝子操作した細胞を実験室で数百万個になるまで培養し、患者の体内に再注入する。こうした細胞は、設計上の標的となるタンパク質と出会うと活性化し、そのがん細胞を破壊し始める。「まさに生きた薬です」とヴァンダービルト大学の血液・腫瘍専門医のアンドリュー・ジャルークは説明する。
固形腫瘍に対してこの治療法を用いる際の大きな課題のひとつは、標的として適切なタンパク質を見つけることだ。「いかにして適切な抗原を見つけ出すのか?これこそが、この分野の誰もが本当に追い求めていることです」と、スクリプス研究所(Scripps Research)にある創薬開発が専門の研究機関、カリバー(Calibr)で生物学的製剤部門の副所長を務めるトラヴィス・ヤング博士は語る。
標的としてふさわしいと思われるタンパク質の中には、重要な組織にも存在しているものがある。そのため、T細胞が腫瘍を標的とする過程で、健康な細胞も攻撃してしまう危険性があるのだ。15年前、実際にそのような事例が起こった。乳がんの多くに共通する表面タンパク質である「H …
- 人気の記事ランキング
-
- Anthropic can now track the bizarre inner workings of a large language model 大規模言語モデルは内部で 何をやっているのか? 覗いて分かった奇妙な回路
- Promotion MITTR Emerging Technology Nite #32 Plus 中国AIをテーマに、MITTR「生成AI革命4」開催のご案内
- AI companions are the final stage of digital addiction, and lawmakers are taking aim SNS超える中毒性、「AIコンパニオン」に安全対策求める声
- What is vibe coding, exactly? バイブコーディングとは何か? AIに「委ねる」プログラミング新手法
- Tariffs are bad news for batteries トランプ関税で米電池産業に大打撃、主要部品の大半は中国製